全球共德的工地移动实名制系统(电子围栏)需要什么硬件投入吗?有手机就行了,移动实名制是智慧工地的一个环节,就是为了推进施工工地智能化电子化的。我了解的比较多的就是全球共德
厚实智能采血系统和别家的智能采血系统有哪些不一样?
智能采血管理系统,他是个系统吗?
智能采血管理系统,是一个应用于采血中心的软硬件方案,从自助叫号到自动备管、身份核对、标本传输、标本分拣等各环节全流程处理方案,是分析前的自动化实现方式。曾经看到有一个深圳美讯的产品,他们的智能采血管理系统有一种流水线,还有一种单机模式的,可以咨询了解下。智能采血管理系统
作为一名医院工作人员,我可以告诉您:精准:智能化操作保证医嘱、患者信息、采血标本等内容完全一致。高效:使用阳普医疗医院智能采血管理系统,采血流程简化为3个步骤,即可为病人进行采血,工作效率提高69.2%以上。零差错:避免了病人接触采血管、人工粘贴标签等容易出错的环节,使采血流程零差错,从而保证检验结果的准确性。请问智能采血管理系统属于医疗器械吗?几类?
智能采血管理系统不属于医疗器械,根据医疗器械定义:医疗器械是指直接或者间接用于人体的仪器、设备、器具、体外诊断试剂及校准物、材料以及其他类似或者相关的物品,包括所需要的计算机软件。 效用主要通过物理等方式获得,不是通过药理学、免疫学或者代谢的方式获得,或者虽然有这些方式参与但是只起辅助作用。 目的是疾病的诊断、预防、监护、治疗或者缓解;损伤的诊断、监护、治疗、缓解或者功能补偿;生理结构或者生理过程的检验、替代、调节或者支持;生命的支持或者维持;妊娠控制;通过对来自人体的样本进行检查,为医疗或者诊断目的提供信息。 智能采血管理系统不满足,以及分类情况,所以不属于医疗器械静脉采血机器人研发成功,这款机器人都有哪些功能?
智能静脉采血机器人作为全自动外科设备,可以自动完成消毒、穿刺操作,可以代替医护工作者与患者接触,同时配有自身消毒系统,从而最大限度避免交叉感染;机器人拥有比人类更强的成像能力、识别能力、操作稳定性以及流程化工作的执行效率,解决了静脉穿刺成功率低、事故率高的问题;此外,目前的自动血液分类技术和自动药品分拣技术已经非常成熟,但是血样采集和药品注射依然需要护士手动完成,静脉穿刺机器人打通了医院采血和注射自动化的‘最后一公里’。 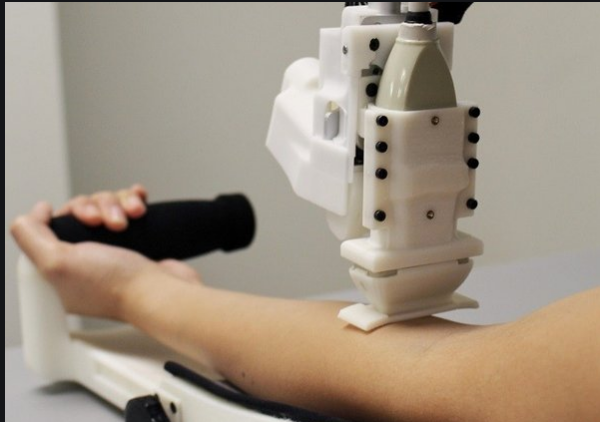
智能静脉穿刺采血机器人采用了近红外光和超声双模态成像,在不同尺度上识别血管,其视野深度和精准度均强于肉眼,可以精准识别肥胖患者以及深色皮肤患者的血管,在智能算法的帮助下,机器人可以动态追踪穿刺针和血管的位置变化。此外,机器人采用高精度伺服电机控制穿刺动作,利用传感器进行实时反馈,动作的精准性和稳定性均超过人为操作。
在我国,78%的护理工作与静脉输液治疗有关,90%以上的住院病人接受静脉输液治疗。血管穿刺难度大,病人基础情况复杂,遇到肥胖患者、老年人、休克病人等常见情况,难以在直视下顺利进行穿刺。而多次穿刺容易引发静脉炎等并发症,影响临床治疗。同时,医护人员在穿刺过程中不断面临着职业暴露,而持续的新冠疫情,使得病毒在包括血管穿刺在内的常规诊疗操作中传播的风险大大增加,危害医务人员及社会大众的健康。
这台机器人有三个最主要的组成部件: 近红外成像摄像头能够准确地识别、还原隐藏在皮肤下的纤细静脉。 超声探头可以准确地检测人体内部的静脉深度和粗细。 该小型灵巧机器人系统能够精准无误地将针尖送入纤细的静脉中,实现穿刺采血过程的自动化。
在近红外光下,即使是肥胖人群、深色皮肤的人群,其静脉也能清晰可见;再如老年人和儿童,即使他们的静脉较为细小,难以观察,但他们的静脉也能清楚地被摄像头所捕捉。此外,静脉本身也有复杂的结构,可能分叉为多条静脉,也可能过渡渐变为毛细血管,这给扎针也带来了不少难度,但是,只需要利用近红外成像,就可以轻松地识别血管分布,获取患者注射区域静脉空间信息 。
这款机器人给护士带来了福音。
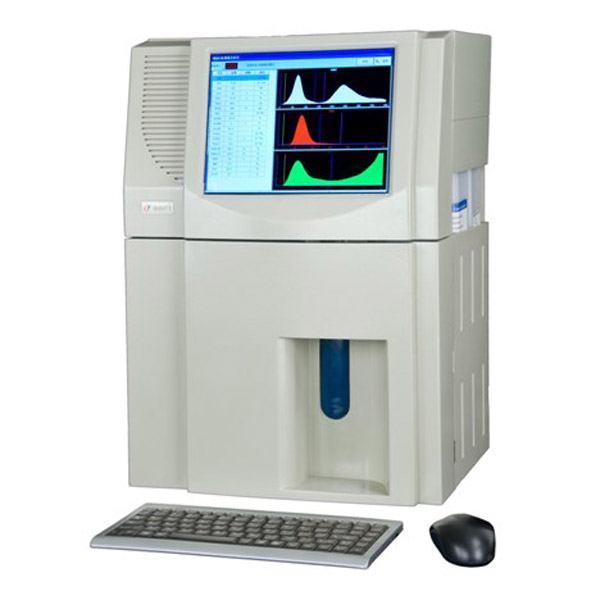
血液细胞分析仪的血液细胞分析仪
血液细胞分析仪,临床又称血液分析仪或血球仪、血球计数仪。
血液细胞分析仪是医院临床检验应用非常广泛的仪器之一。以前血常规检验的最原始的手段是通过显微镜人工镜检,随着基础医学的发展,高科学技术的应用,血液细胞分析仪已成为取代镜检进行血常规分析的重要手段,尤其是带分类的血液细胞分析仪。 (XFA6000Intelligent智能化全自动血液细胞分析仪)
血液细胞分析仪性能特点:
一、性能特点:
1、现在的血液细胞分析仪都是采用国际上最先进的丝杆传动技术,避免了传统传动方式(如皮带传动)受环境温度影响的弊端,使定量更准确,更加耐用。
2、在白细胞三分类直方图和红细胞、血小板直方图的鉴别界标上,智能化的自动界标鉴别线使分析结果更加准确。
3、国际领先的双核嵌入式数字化电路系统,提供强大、稳定的控制与分析能力。
4、数据分析采用大规模集成电话(ARM)技术提供最稳定的分析结果。
5、一键式操作或手写输入信息,XFA6000Intelligent便会自动吸入血液标本进行稀释、分析、并准确地提供19项参数及3个直方图22项检测结果,中文界面、100万个结果的存储(含直方图)、并有真彩8寸TFT屏显示、内置热敏打印机自动打印,使得操作过程非常简便。
6、全封闭穿刺进样,有效避免对操作者的生物污染风险;具有18个进样位,能充分满足检验大规模的检测工作,并具有急诊插入功能,XFA6000Intelligent将助您的实验室创造空前的效率和成果。
二、日常维护非常简单:
测试前,只要开启电源键,便可完成所有准备工作,包括电脑自检、冲洗、灌注通道以及空白值确认。检测完毕后,按关闭键XFA6000Intelligent即可自动冲洗所有通道,然后自动关闭,实现智能保养。
三、智能排堵设计:
XFA6000Intelligent的检测部采用红宝石材料,小孔孔径精确,且光滑不易粘附。另设有阻孔监控功能,并可通过排堵程序进行正负压冲洗和电子灼烧排除阻塞。
四、安全与环保:
由于XFA6000Intelligent采用无氰化物试剂检测血红蛋白,因此省去了麻烦的废物处理。进样针内外壁自动清洗功能,给予操作者安全保障。豪华人性的外观设计将使您的检验环境更加舒适、安全。
那在做血常规检查中应该注意哪些事项,才能更好的采血,便于血液细胞分析仪分析结果呢?
一、标本的采集
为了取得准确、可靠的检验结果,必须取得高质量的标本。高质量的标本是高质量检验的第一步。保证血液标本中各项细胞的完整形态是作为血常规检验用的高质量的标本的最基本的要求。血液细胞检验标本的制备分为采集和抗凝2个步骤。
1.标本的采集
按采血部位的不同,取得血常规检验标本,最常用的途径是静脉采血和末梢毛细血管采血。各类文献均表明,静脉血血样是最可靠的标本,手指血是末梢毛细血管血样中与静脉血差异最小且较为稳定的血样。有研究表明,与静脉血相比,手指血的准确性和可重复性仍然较差:白细胞计数明显高(+8%)而血小板计数明显低(-9%)。因此,绝大多数专家建议:血常规检验特别是应用血液分析仪时,应使用静脉血。
2.标本的抗凝
用于血常规检验的血样必须经抗凝剂抗凝处理,在目前的众多抗凝剂中,EDTA盐(EDTA-Na2,EDTA-K2,EDTA-K3)是对白细胞形态和血小板影响相对较小的抗凝剂,最适合用于血常规检验。除采血因素的影响(生理性因素、采血部位等)外,多数情况下,血样的质量取决于血液和抗凝剂的比例。血液比例过高时,由于抗凝剂相对不足,血浆中出现微凝血块的可能性增加,在用于血细胞分析仪时,微凝血块可能阻塞仪器,同时影响一些检验指标。血液比例过低,抗凝剂相对过剩,对检验指标会造成严重影响。血液经EDTA抗凝后,白细胞的形态会发生改变,这种改变和时间及EDTA浓度有关。EDTA的最佳浓度(与血液比)为1.5mg/ml,如果血样少,EDTA的浓度达到2.5mg/ml,中性粒细胞肿胀、分叶消失,血小板肿胀、崩解、产生正常血小板大小的碎片,这些改变都会使血常规检验和血细胞计数得出错误结果。这一点在用自动血细胞分析仪时尤为重要。
静脉血和末梢血均可经抗凝剂抗凝成全血标本(标本中不含稀释液,或对标本造成的稀释的影响极小),显而易见,末梢血抗凝标本要达到合适的血液和抗凝剂的比例是非常困难的。因此,多数专家建议,在制备全血比例是非常困难的。因此,多数专家建议血管采集静脉血。
无论镜检,或是使用血液细胞分析仪,由于绝大多数的对标本稀释的稀释液中含有抗凝剂,在一定量的稀释液中可直接加入微量静脉血或末梢血液(10-40μl)即可制备成通常所说的预稀释标本。多数情况下,预稀释标本的制备适用于末梢血的血样。
二、标本的稀释
血液是由血细胞和血浆两部分组成的红色粘稠混悬液。在进行血细胞检验计数时,直接用血液计数是困难的,无论是镜检还是用血细胞分析仪,血液均需合适准确的稀释后才能进行血细胞的检验计数。基于血细胞分析仪的基本原理,在血细胞分析仪的设计应用中,稀释倍数和计数容量是最重要的设计指标之一。稀释倍数过低,会形成细胞排队通过传感器的重合缺损;稀释倍数过大,则会造成一定测量容量内血细胞的数量过少,这都会严重影响血液细胞检验的测量精度。
三、标本的储存
抗凝剂因时间和浓度的不同,会造成对血细胞形态的影响。有研究表明,用EDTA抗凝静脉血标本,在标本收集后的5分钟内或30分钟后,8小时内(室温)检测,可以得到最佳的检测结果。如果不需要血小板和白细胞分类的准确数据,则标本可以在2℃-8℃的条件下存入至24小时。
预稀释标本一般需要在标本制备后10分钟内予以测量;如果稀释液中添加细胞稳定剂,预稀释标本的存放时间也不可超过4小时。
总之,影响血常规检验结果的因素很多,要想取得准确的检验数据,就要在实验的每一个步骤中都严格按照操作规程进行。本文所讲述的内容,仅仅是对血常规检验中注意事项的部分总结,可能存在的不足和缺陷,还是请常年处于临检一线工作中的老师们批评、指正。
四、血液细胞分析仪计数法:
计数细胞数量多、速度快、易于标准化、计数精确性较高,适合大规模人群健康筛查,但需特殊仪器。某些人为因素(如抗凝不充分)、病理情况(如出现有核红细胞、巨大血小板、血小板凝集等)可干扰白细胞计数。使用前须按NCCLS规定方法对仪器进行校准,且须认真坚持日常质控工作。
五、红细胞计数的血液分析仪法检测原理:
血液细胞分析仪法:用电阻抗和(或)光散射原理。
血液细胞分析仪的四大属性探讨
血液细胞分析仪又叫血球仪,血液分析仪-是现在医疗领域普遍使用的医疗器械,血液细胞分析仪的使用大大提高了临床血液检验的质量和效率。然而,这类高新医疗仪器在鉴别血细胞形态和结构等方面还不够完善,目前仅可作为全血细胞分析的一种过筛手段。在遇见疑问时,还必须在显微镜下复查血片,经过确认、修正或补充后才能发出报告。否则,容易造成漏诊、误诊。关于复查的标准,现有的医学检验教科书和操作规程都没有明确论述。为此,我们根据实践和体会,并结合国内外有关文献,对其标准、内容、方法等作初步探讨。
1 复查的标准
在什么情况下要进行复查,迄今为止没有统一的标准,有人提出只要血液细胞分析仪给出警示信号(FLAG),都应进行复查,这种作法对其范围的掌握未免过宽。例如,一个外伤急性失血的患者,血液分析仪给出了红细胞和血红蛋白偏低的信号,就不一定要为此复查血片。又例如在治疗过程中经常作血液学检验的患者,往往也不必每次都要复查。Dotson在论述血片复查标准(film review criteria)时建议,每个实验室应自行规定复查的参数、直方图或散点图;出现血液细胞分析仪运行提示信号(instrument fuction figs)或解释性提示信号(interpretive flag messages)等,都是复查的条件之一,但要结合血液细胞细胞分析仪状态和患者情况等作全盘考虑。
2 复查的内容
不少人以为复查就是作白细胞分类,其实不然。复查应包括观察红细胞、白细胞和血小板的形态;估计血小板或白细胞数(印证与仪器给出的数据是否相符);观察有无血小板聚集或红细胞聚集以及有无特殊形态的异常细胞和寄生虫等。
3 对复查人员的要求
从事血片复查的人员,必须是经过专业训练,具有血液细胞形态学基础与临床知识,并且对血液细胞分析仪十分熟悉,尤其是熟悉各种直方图、散点图的正常和异常图形,并能对异常图形的意义进行解释和评估的人员。
复查者首先要仔细阅读分析仪给出的各种参数、直方图、散点图和提示信号。对可能存在的血液学异常或技术性影响因素等有一个初步的印象。同时结合患者的临床情况(包括初步诊断等),确定复查的侧重点。
将血液充分混匀,尽早推成血片并染色。EDTA抗凝血涂片不同于皮肤穿刺血直接涂片,在细胞形态方面有一些不同之处;另外,抗凝血多半在体外已储存一段时间,对细胞形态也会产生影响。
4 复查的方法
先用低倍镜或高倍镜观察,了解血片和细胞分布情况,有无血小板或红细胞聚集(成串、成堆),尾部有无大型、成堆异常细胞等;继续用油镜在涂片厚薄适中处浏览血片,仔细观察红细胞、白细胞及血小板的形态,并估计其数量。如果观察结果与仪器报告相符,不需进行任何补充试验,即可按仪器测定的结果发出报告。
如为贫血或其他血液病患者,其红细胞数量及相关的指标(如MCV、MCH、MCHC)、红细胞体积分布宽度(RDW)、直方图或散点图出现异常,则着重观察红细胞的大小、形态、内涵物、着色性、大小一致性,以及有无有核红细胞等。如有异常,应加以描述并报告。由于血液在体外储存过久或涂片时的其他技术原因,有时血片的局部区域可能出现一些假的靶形红细胞、口形红细胞和假的球形红细胞等,缺乏经验的检验者往往会将其当作真正的异形红细胞。最简单的鉴别方法是浏览涂片的其他区域,如果是真的异形红细胞,全片(而不是个别区域)都可见到同样的异常。
如果血小板的数目及直方图,血小板的平均体积(MPV)异常,血小板的分布宽度(PDW)增加,则浏览血片首先估计血小板数。Willians等认为,正常情况下,在血片厚薄适中区(每个红细胞彼此相互接触但又不重叠),每个油镜视野,约有血小板8~15个;或每10~30个红细胞见到一个血小板。当然,这只是一个大致的估计[2]。根据我们的经验,只要平时留心观察,并积累一定经验之后,通过浏览血片,大致估计血小板数并不难,与此同时,注意观察血小板的形态。
如果白细胞计数或直方图异常,首先浏览血片,估计白细胞数量并观察有无幼稚或异常白细胞。如发现与仪器报告不符或有其他异常则进行显微镜下白细胞分类计数。关于白细胞分类,一般血液检验人员似乎都很熟悉。但要作到准确分类,目前还存在不少困难,个别细胞的分类标准,至今尚未完全统一。
在外周血常规白细胞分类中,将粒细胞分为中性、嗜酸性和嗜碱性三类即可。有时为了协助感染和血液病的诊断,临床医生要求将中性粒细胞进一步细分为分叶核、杆状核细胞、晚幼粒细胞、中幼粒细胞等。区分杆状核与分叶核细胞的界限一直是困扰医学检验界的老大难问题。历史上由于对杆状核所下的定义不同,导致各家报告的杆状核的百分比相差悬殊,其参考值自0~5%到12%~18%。为此,美国临床病理学会(CAP)推荐如下定义:“成熟的粒系白细胞,具有弯曲、带状的核形,核叶间没有线样细丝(threadlike filament)形成,称为杆状核;如果连接核叶之间的桥(bridge)内有染色质,这种桥就不算细丝,也是杆状核”;“如果细胞核扭曲(twist)、缠绕,造成一部分核压在另一部分核之上,以至整个核的外形看不清,应判为分叶核。”该建议已被美国临床检验室标准化委员会所采纳。按照这一标准,杆状核细胞的参考值应为5%~10%[3]。不过尽管有了这个标准,由于检验人员个人的判断和解释不同,在实际工作中仍存在矛盾和不一致的现象。每个实验室应按统一标准,开展质量控制。
众所周知,外周血中的淋巴细胞,是一类高度异质性的细胞。在病毒、毒素等抗原的刺激下,其中有一部分会发生增殖并向浆细胞或幼稚细胞(母细胞)转化,从而导致多样的形态变化。如细胞体积增大;胞质变多,蓝染加深,有的含有空泡;核呈不规则形态,染色质变得疏松,偶尔隐隐约约可见核分裂。但如果缺乏丰富的临床经验可能误认为是白细胞的幼稚细胞。
外周血片复查操作简单,但技术性很强,并且以检验者的主观判断为主。一个优秀的检验工作者应根据患者的临床表现,血常规直方图认真进行血片复查,并进行综合分析,可使多种常见的贫血、白血病、感染等疾病得到及时、初步,甚至明确的诊断。
相关文章
- 详细阅读
-
有人尝试过破解全球共德APP吗?想了详细阅读

有人尝试 过破 解全球共德APP吗?想了解里面的 移动 实名 制管理系统。我们的项目用过“全球共德”的移动实名制系统,简单来说优势挺多的,首先就是可灵活设置考勤范围,适用于市政
-
绿盾安检机联网管理系统忘记密码详细阅读
人行的身份联网核查系统网站密码输错5次用户名被锁了怎么解如果您在使用人行的身份联网核查系统网站时密码输错5次,导致账号被锁定,建议您采取以下几种方法进行解锁: 1. 等待一
-
苍南灵溪镇东仓路国家电网投诉电话详细阅读

国家电网投诉电话是多少?国家电网的投诉电话:95598国家电网公司(State Grid),简称国家电网、国网,成立于2002年12月29日,是经过国务院同意进行国家授权投资的机构和国家控股公司的
-
大佬救命,求助软件工程学生成绩管理详细阅读
c语言——学生成绩管理系统#include #include #include #include using namespace std; #define max 100; class student { public: student *next; public: string name;//
-
在网吧上网,管理系统被破解了,怎么预详细阅读

怎么防网吧收费系统被破解?首先, 隐藏开始中的控制面板,然后再隐藏网络联接,然后把网管的解锁密码设置的复杂一些,还有就是隐藏网管软件的根目录,这些就够了, 现在的网管软件破解方
-
千方百剂医药管理系统零售开票怎么详细阅读
千方百剂零售怎么设置千方百剂这个药品,然后的话零售支付账户的一个设置的话,可以利用银行的一个支付信息,然后绑定相应的一个支付宝,微信等支付手段,然后就可以进行相应的设置一
-
access中创建一个数据库为"XXX学生详细阅读
用ACCESS创建一个本班级学生考试成绩管理系统怎么创建?要一个.mdb文件就行。你自己不是说的很清楚了吗,表名:成绩表 字段名字 数据类型 学号 NUM 姓名 CHAR 语文 double 同上
-
电脑接显卡时电压不够,显卡要550伏详细阅读

我的显卡提示电压不足怎么办第一,电源功率太小,弄个电源试试 第二,主板太老,给显卡提供不了高电流,只能换主板或是换显卡 第二种可能性大些,你可以换一个带外接电源口的显卡
-
希沃校园设备运维管理系统不能查看详细阅读
希沃校园设备运维管理系统里面怎么删除已经关联的设备1、首先,打开希沃校园设备运维管理系统。
2、其次,登录希沃校园设备运维管理系统的账号,打开设备管理。
3、最后,打开关联
